Op 26 juni organiseerden Carend, Agora en het Nationaal Programma Palliatieve Zorg het congres 'Connecting Communities - hét congres over de sociale benadering van palliatieve zorg. Een congresverslag over het nut en de noodzaak van de verbinding en samenwerking tussen de zorg en het sociale domein.
‘Een 15.000 jaar oud genezen dijbeen, is een teken van compassie. Een teken dat iemand voor de jager zorgde toen hij dat zelf niet kon. Het vermogen om voor elkaar te zorgen is een teken van beschaving.’ Het voorbeeld waarmee Judith Rietjens, hoogleraar Design for Public Health, haar lezing begint geeft precies aan wat in het congres Connecting Communities, over de sociale benadering van palliatieve zorg centraal staat: ons gezamenlijk vermogen, en ook onze gezamenlijke verplichting en noodzaak, om samen voor kwetsbare anderen te zorgen in de laatste levensfase. Gericht op kwaliteit van leven, met respect voor wensen, waarden en behoeften.
Dat vermogen, die verplichting en die noodzaak, is een zaak van ons allemaal, bepleitten de sprekers, elk op hun eigen wijze. Van onszelf als burger, als naaste of als professional in de zorg en het sociaal domein. Marieke Groot, lector persoonsgerichte (palliatieve) zorg, zei het letterlijk in haar lezing It takes a village: ‘Palliatieve zorg is een zaak van iedereen. Mensen die ziek zijn, zijn 5% van hun tijd in zorg. De andere 95% zijn ze in hun eigen omgeving, als partner, als ouder, als werknemer, vriend of buurman.’ Ook Wies Wagenaar, netwerkcoördinator palliatieve zorg, benadrukte de collectieve verantwoordelijkheid. ‘Palliatieve zorg is niet van de zorg en ook niet van het sociaal domein. Het is van ons allemaal.’

Bekijk een sfeerimpressie van het congres hier.
Zingeving
Dagvoorzitter Pieter Hilhorst nodigt de deelnemers aan het begin van de middag uit om kort in gesprek te gaan met een buurman of buurvrouw over een gebeurtenis die indruk maakte bij de laatste levensfase. Hij haalde enkele verhalen op. Bijvoorbeeld het verhaal over een vrouw met borstkanker die op het eind van haar leven veel vrijwilligerswerk deed voor de borstkankervereniging en daarover zei: Dit is de mooiste baan van mijn leven. ‘Ik besefte toen, zingeving is echt heel belangrijk”, aldus een deelneemster uit de zaal.
 Sander de Hosson en Iris van Bennekom
Sander de Hosson en Iris van Bennekom
Zo gewoon mogelijk
Vanaf het podium luisterden Iris van Bennekom, bestuurder bij Agora, en Sander de Hosson, longarts en medeoprichter van Carend, mee. Iris deelde het verhaal van haar oma, een vrouw die eigenlijk haar hele leven palliatief was vanwege hart- en longfalen. ‘Zij wilde haar leven altijd zo normaal mogelijk leven. En dat was precies wat ze deed’, aldus Iris. ‘En daar gaat de sociale benadering palliatieve zorg ook om: zo gewoon mogelijk leven en blijven wie je bent, ook als je ziek bent. Als het einde voorspelbaar dichtbij is, kan er vaak nog veel en wordt alles bekeken vanuit een medisch perspectief. Je wordt benoemd bij je ziekte: je bent iemand met ... Maar dat is niet het enige in het leven! Je bent nog steeds wie je altijd was in je sociale omgeving. Een partner, een kind of een werknemer. Er is veel te weinig inzicht in het sociale leven van mensen en alles is gericht op genezing.’
Een klein deel
‘Zorg is maar een klein deel in de laatste levensfase’, aldus Sander de Hosson. Dat leerde hij als 24-jarige arts-assistent van een patiënt die snel zou overlijden. ‘Iedereen wist dat ze doodging, behalve zij. Ze vroeg aan mij: ga ik dood? En ik heb 'ja’ gezegd. Ik voerde met haar een wat onhandig slecht nieuwsgesprek en zij coachte me daarbij. Ze was dominee en ik heb veel van haar geleerd. Bijvoorbeeld open en eerlijk te zijn en het liefst zo snel mogelijk.’
Community care
Sander is een overtuigd fan van community care, dat zijn oorsprong vindt in Engeland. ’De bakermat van de palliatieve zorg’, aldus Sander, die er vaker een bezoek bracht. Hij zag daar onder andere een groot hospice dat op wijkniveau werkt, met ook een grote ambulante tak. ‘Dat Community Care Center staat midden in de wijk en burgers spelen een grote rol bij mensen die doodgaan.’ Zou dat in Nederland ook mogelijk zijn?
Community Care in zorgzame buurten is volgens gezondheidseconoom Marcel Canoy de enige oplossing voor de toekomst, zowel praktisch als financieel, zo gaf hij aan in zijn lezing Zorgzame buurten: palliatieve zorg als spiegel van de langdurige zorg. ‘We hebben de langdurige zorg geïnstitutionaliseerd en helemaal gericht op curatieve zorg. Dat is duur, vooral aanbodgericht, risico vermijdend, intramuraal en publiek gefinancierd. Dat is niet houdbaar.’ Hij noemde de schaarste op de arbeidsmarkt een blessing in disguise. ‘We moeten nu wel in beweging komen. Het is een lastig dossier, maar er is een win-win situatie mogelijk’, sprak hij hoopvol.
 Drie slimme ideeën
Drie slimme ideeën
Hij gaf een oplossing in drie slimme ideeën:
1. Menselijke maat. ‘Een behandeling is afhankelijk van de situatie: wat is er nodig? Zorg, of juist meer ondersteuning vanuit het sociaal domein’;
2. Een sociaal netwerk. ‘Dat is beter voor het netwerk en voor de persoon in kwestie, maar we hebben het niet goed georganiseerd.’;
3. Inzet van vrijwilligers. ‘Niet alles hoeft door professionals gedaan te worden. Er is een enorm groot onbenut potentieel - en dat zijn niet de mantelzorgers. Dat zijn de ruim 1,5 miljoen 65-plussers die geen mantelzorg krijgen of geven. Die kunnen én willen wel wat doen. En dat is ook goed voor hun eigen bestwil.’
Als je 1, 2 en 3 bij elkaar optelt, dan heb je zorgzame buurten, aldus Canoy. ‘We moeten niet de rol van de ene professional inruilen voor die van een andere professional’, stelde hij. ‘We moeten burgers meer zélf laten doen.’

Partner
Marieke Groot had eenzelfde boodschap: ‘We moeten het levenseinde teruggeven aan de samenleving. Er is een nieuwe balans nodig en nieuwe perspectieven, waarbij het sociaal domein niet een rol krijgt in plaats van de zorg, maar als extra partner. Alle partijen moeten elkaar daarin ondersteunen. Het is cohesie over en weer.’ Wel is het volgens haar een uitdaging dat iedereen vaardigheden heeft om te kunnen omgaan met sterven en dood. Daarnaast vindt ze dat sociaal werkers hun rol nog onvoldoende kennen en pakken als het gaat om palliatieve zorg en ondersteuning. ‘Je bijdrage in tijd is misschien klein, maar je impact is groot, alleen al door te luisteren en te zijn’, hield ze iedereen voor.

Palliatieve zorg is een zaak van iedereen
Nieuwe werkelijkheid
Volgens Judith Rietjens heeft de palliatieve zorg behoefte aan een nieuwe werkelijkheid. ‘Er is meer samenredzaamheid nodig en we moeten het sociaal domein versterken.’ Zonder het belang van goede zorg tekort te doen, betekent het ook dat de zorg soms moet `loslaten` en vertrouwen moet hebben in burgers en samenredzaamheid. ‘Waar ligt de grens tussen zorg en het gewone leven?’, vroeg ze zich hardop af, in haar lezing De persoon die we vroeger patiënt noemden. ‘Is je bloeddruk meten, zorg of het gewone leven? Is koken voor een ziek iemand zorg of het gewone leven?’
Sociale kaart
Sander de Hosson bepleit al jaren goede palliatieve zorg in ziekenhuizen. Maar patiënten zijn vooral thuis in hun laatste levensfase en ze sterven ook steeds vaker thuis. Dus moet er over de muren van de ziekenhuizen heen gekeken worden om samenwerking en afstemming te zoeken met professionals en informele zorgverleners in het sociaal domein. Ook voor hem is dat nieuw. ‘Ik leer de sociale kaart in mijn regio nu pas kennen. Ik heb echt een kennisachterstand’, moest hij bekennen. ‘Ik zie nu pas wat er eigenlijk allemaal beschikbaar is voor mijn patiënten en als aanvulling op de zorg.’
Levende mensen
Een dergelijke kennisachterstand speelt niet alleen tussen ziekenhuizen en het sociaal domein, maar ook binnen het sociaal domein zelf, zo bleek uit het verhaal van Wies Wagenaar, netwerkcoördinator palliatieve zorg Amsterdam-Diemen. Zij deelde met ervaringsdeskundige Tamimount Kaddouri en maatschappelijk werker Minke Wolkers in tegeltjeswijsheden haar verhaal over het samenwerkingsproject tussen zorg en sociaal domein in Amsterdam West. ‘Samenwerken is elkaar leren kennen’, heeft ze ervaren. ‘Dat was de beste tip die ik kreeg van Agora, die ons steeds geadviseerd heeft.’
In een poging als eerste de gemeente te betrekken bij haar project, ging ze in gesprek met een beleidsambtenaar. Maar daar stond palliatieve zorg niet op de kaart, merkte ze. ‘Ik kreeg te horen: Wij zijn niet van stervende mensen’. Waarop ik antwoorde: ‘Wij zijn ook niet van stervende mensen, maar van levende mensen’. Dat werd de mantra van ons project.’

Dia. We zijn niet van stervende mensen, maar van levende mensen.
Het onzichtbare, zichtbaar
Na veel voorwerk en gesprekken met professionals en instanties, organiseerde Wies een kick off voor het project met onder andere een ontmoetingsmarkt. ‘Daarmee werd het onzichtbare, zichtbaar.’ Er was zelfs een beleidsambtenaar van de gemeente aanwezig en een netwerkmanager vanuit de buurtteams. Aan gesprekstafels vonden verdiepende gesprekken plaats en werd doorgepraat over elkaars rol bij palliatieve zorg en ondersteuning, de mogelijkheden en de drempels. ‘Bij de afsluiting zei iemand: nu we hier allemaal zijn, zullen we dan meteen maar mailadressen uitwisselen?’ Vanuit deze dynamiek werkte Wies verder aan verbinding en samenwerking in de wijk. Ze organiseerde onder andere een kennisfestival, waar ook een masterclass uit voort kwam. En de gemeente besloot één van de netwerkmanagers aandachtsvelder palliatieve zorg te maken.
‘Onze ambitie was om na vijf jaar in de haarvaten van de samenleving te zitten, met palliatieve zorg en ondersteuning.’ Ze is hard op weg en ondertussen blijft het project zich ontwikkelen. Zo is er een groep ervaringsdelers aan het project toegevoegd en zitten ze in buurtapps en hebben ze goed contact met de buurtteams over palliatieve zorg, rouw en nazorg.
Minke Wolkers, maatschappelijk werker bij een buurtteam in Amsterdam, leerde Wies kennen aan een werktafel van het samenwerkingsproject. Haar deelname moest ze bij haar manager wel verdedigen. Die noemde palliatieve zorg ‘een valkuil, want het kan wel heel lang duren’. Bedoelend dat ik waarschijnlijk niet na drie maanden een casus zou kunnen afronden met een cliënt.’
De rol en betrokkenheid van Minke is afhankelijk van wat de cliënt nodig heeft en toestaat, legde ze uit. ‘Ik ga op huisbezoek en zorg dat ik bereikbaar ben. Hoever en hoe lang ik met iemand meeloop, bepalen ze zelf. Soms hebben ze vragen voor hun huisarts en willen ze dat ik ga bellen. Dat doe ik dan altijd met de speaker aan, zodat zij precies weten wat er gezegd wordt. Als zij toestemming geven, zit ik ook in de app met alle professionals die bij een casus betrokken zijn.’
Het enthousiasme van Minke voor haar werk, was inspirerend. ‘Als ik iets niet weet, of niet meteen een oplossing zie, dan ga ik op zoek naar mogelijkheden en antwoorden. Dat is mijn taak, mijn werk.’

V.l.n.r. Wies Wagenaar, Minke Wolkers en Tamimount Kaddouri
Mens
Die houding van Minke staat haaks op de ervaring die Tamimount (Tami) Kaddouri deelde. Zij is als ervaringsdeskundige betrokken bij het project van Wies en heeft uitgezaaide borstkanker. Ze heeft twee jonge kinderen en reisde destijds elke drie weken van Breda op en neer naar Amsterdam voor immunotherapie. Dat was een hectische en zware periode. Toen het water het jonge gezin aan de lippen stond, benaderde Tami de gemeente Breda voor hulp. ‘Maar ik had geen recht op hulp, want mijn man werkte. Hij was dus fysiek in staat om te werken en kon dus ook de kinderen opvangen en mijn taken op zich nemen.’ Er werd niet verder doorgevraagd naar de gezinssituatie en ook werden geen suggesties gedaan voor andere vormen van hulp. Het verhaal van Tami raakte de zaal, maar er waren ook professionals die erkenden dat het inderdaad soms zo gaat. ‘Wat ik in die tijd nodig had, was iemand die in mijn hoek stond’, aldus Tami. ‘Iemand die vroeg: hoe kunnen we jou en jouw gezin helpen? Ik ben een mens en niet de ziekte die binnenwandelt.’
Puzzelstukjes
‘De zorgwereld en het sociaal domein is een jungle, allerlei puzzelstukjes op zich’, was één van de tegeltjeswijsheden, die voortkwam uit dialooggesprekken binnen het samenwerkingsproject in Amsterdam. ‘Wij zijn de stukjes waarmee de puzzel in elkaar valt’, aldus Wies en Minke. ‘Dat is maatwerk. Ik wens dat elke patiënt zijn of haar eigen puzzel kan leggen.’
Woorden en kunst
Taal, woorden, muziek en kunst helpen mensen hun emoties uit te drukken bij palliatieve zorg, dood en rouw. Dit blijkt ook deze middag. De juiste woorden doen er toe. ‘Alleen al het woord ‘patiënt’ zet ons op het verkeerde been’, aldus Judith Rietjens. Het vindt zijn oorsprong in het Latijnse woord Patientia, wat lijden, geduld en volharding betekent. Volgens Rietjes iemand die lijdzaam afwacht wat hem of haar overkomt. Zo willen we toch niet naar patiënten kijken? Ook het woord palliatief is voor veel mensen een lastig woord. Is ‘laatste levensfase’ beter?
Verbindende rol van muziek
De muziek van King Me Ltd, met Michael Milo, was een voorbeeld van de rol van verbinding door middel van muziek. De band speelde drie nummers, waaronder ‘A New Tattoo’, dat Michael Milo schreef als eerbetoon aan zijn dochter Jonna, die in 2020 op 16-jarige leeftijd zelfmoord pleegde. ‘Wij zijn geen band, maar een ritueel’, aldus Milo. ‘We hoeven niets uit te leggen, je moet alleen maar voelen.’ De tekst en de aangrijpende beelden van een opgroeiend jong meisje, maakten diep indruk op de zaal.

A New tattoo, meer op: https://youtu.be/fJ6QmQLltMQ?si=zwnu0oDujGLKla7z
Industrieel ontwerpen
Judith Rietjes werkt samen met industrieel ontwerpers om persoonsgerichte zorg voor mensen in de palliatieve fase te verbeteren. Ze is hoogleraar ‘Design for Public Health’ aan de faculteit Industrieel Ontwerpen van de TU Delft en aan de afdeling Maatschappelijke Gezondheidszorg van het Erasmus MC. Samen met studenten en onderzoekers komt ze tot nieuwe invalshoeken voor passende zorg, andere wijzen om zorgplanning te benaderen en een brede blik op de toekomst middels ‘Realistic imagination’.
In haar lezing ‘De persoon die we vroeger patiënt noemde’, gaf ze het voorbeeld van Metro-mapping, een methode die ontwikkeld werd door Ingeborg Griffioen om zorgpaden overzichtelijk in beeld te brengen als een metrolijn en zo bij te dragen aan proactieve zorgplanning en gezamenlijke besluitvorming. ‘De stations zijn de belangrijke beslismomenten’, legde ze uit. De methode kan als basis gebruikt worden om diverse zorgpaden te verbeteren, of om bijvoorbeeld het proces van ziekenhuis naar thuis inzichtelijk te maken en te verbeteren.
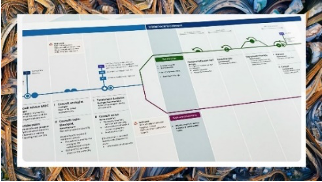
Metromapping (door kunstenaar Ola Lanko)
Metaforen
Een heel ander voorbeeld betrof het gebruik van metaforen om betekenis te geven aan ervaringen, bijvoorbeeld omgaan met kanker. ‘Metaforen zijn een manier om jezelf uit te drukken. Als je jezelf herkent in een bepaald beeld of situatie, kan dit helpen om in gesprek te gaan en om betekenis te geven aan ervaringen’, aldus Judith. Literatuuronderzoek leverde een reeks heel diverse woorden op die mensen gebruiken als ze kanker hebben: de een noemt het een strijd, de ander een reis. Het wordt soms ook ervaren als een test of juist als een geschenk of als een meerkoppig monster of een octopus. Vanuit dit onderzoek ontstond het idee voor een metaforenkaart die mensen kunnen gebruiken om ‘hun’ metafoor te kiezen, als handvat om in gesprek te gaan over hun ervaringen en behoeften.
Gedicht
De lezing van Judith Rietjes werd afgesloten met het gedicht ‘Het koor van onvolmaakten’, dat schrijver, dichter en docent Micha Hamel speciaal voor het congres schreef. Een prachtige optelsom van metaforen, die samen een ode brachten aan iedereen die de patiënt bijstaat in het ziekteproces.

De dood terug in de samenleving
Als we het met elkaar eens zijn dat de sociale benadering palliatieve zorg en meer verbinding tussen zorg en het sociaal domein het antwoord is op behoeftes, vragen en knelpunten, waarom werken we dan nog niet zo?, vroeg Pieter Hilhorst zich aan het einde van de middag af. ‘Vanwege structuren en culturen’, was de conclusie van Iris en Sander. Ze sloten aan bij de woorden van de sprekers. ‘Onze calvinistische achtergrond zegt dat we de dood kunnen overwinnen. Maar dood gaan we allemaal. Vroeger was de dood overal aanwezig. Kinderen speelden, terwijl opa of oma in de voorkamer lag dood te gaan. Door allerlei medische en maatschappelijke ontwikkelingen hebben we de dood steeds verder weggeduwd. Medische ontwikkelingen maakten het mogelijk steeds meer mensen te genezen of het overlijden uit te stellen. Zorg werd vooral curatief en dan lijkt het medisch falen als dat niet lukt. We hebben de dood geïnstitutionaliseerd, in ziekenhuizen en verpleeghuizen. Het is tijd dat we de dood weer terugbrengen in de samenleving. Wie de dood ziet, ziet het leven.
Maar zover zijn we kennelijk nog niet, was ook de eerlijke constatering. ‘Kijk bijvoorbeeld naar de bezwaren in Volendam tegen de komst van een hospice. Waarom? ‘Omdat er dan te veel lijkwagens door de straat zouden rijden. En dat is te veel een herinnering aan de dood.’
Volgende stappen
Wat zijn nu de volgende stappen, wilde Pieter Hilhorst nog weten. Volgens Iris is de sociale benadering, waarbij er aandacht is voor wensen, waarden en behoeften van mensen, een beweging die op gang komt en die nog tijd nodig heeft. Ook de politiek en beleidsmakers kunnen daarbij hun pakken. ‘Vanuit Public Health besteden we veel aandacht aan de eerste 1000 dagen van een mens, om hem of haar een gezonde, goede start in het leven te geven. Laten we net zoveel aandacht geven aan de laatste 1000 dagen, zonder dat we precies weten wanneer we moeten beginnen met tellen, om ook goed te sterven.’
Meer informatie, presentaties en achtergronden
Sociale benadering van palliatieve zorg
- Brochure Laten we transformeren van een medische naar een sociale benadering (Agora)
- Platform Proeftuinen (leerwerkplaatsen) voor samenwerking zorg en sociaal domein (Agora)
- Video Zingeving en geestelijke verzorging thuis (Agora)
- Plattegrond Centra voor Levensvragen en Netwerken Integrale Kindzorg in Nederland (geestelijkeverzorging.nl)
- Website Proactieve zorgplanning (Palliaweb)
- Artikel De cruciale rol van public health in de palliatieve zorg (Agora)
- Interview Palliatieve zorg is (ook) een publieke aangelegenheid (ZonMw)
Marcel Canoy - Haast geboden voor zorgzame buurten
- Presentatie Haast geboden voor zorgzame buurten
- Opinie Hospice als inspiratie voor ontzorgen (Medisch Contact)
- Loket voor zorgzame buurten (Vilans)
- Artikel Waarom het niet opschiet met zorgzame buurten (Sociale Vraagstukken)
Marieke Groot - It takes a village
- Presentatie It takes a village
- Column De overschatte rol van de professional in palliatieve zorg (Agora)
- Video Inspirerende perspectieven op palliatieve zorg
- Video It takes a village, een openbare les door Marieke Groot
- Cursus Laatste Hulp, ondersteuning voor burgers in het omgaan met ernstige ziekte, sterven en rouw (FiniVita)
Wies Wagenaar, Tami Kaddouri en Minke Wolkers - Als we samen
- Presentatie Als we samen
- Blog Verleiden vanuit visie - Samenwerking starten vanuit de mens (Agora)
- Blog Mijn leven, mijn dood (Agora)
- Platform Proeftuinen (leerwerkplaatsen) voor samenwerking zorg en sociaal domein
- Plattegrond Netwerken Palliatieve Zorg (Palliaweb)
Judith Rietjens - De persoon die we vroeger ‘patiënt’ noemden
- Presentatie De persoon die we vroeger ‘patiënt’ noemden
De beelden zijn deels gemaakt door kunstenaar Ola Lanko - Meer informatie over de lezing De persoon die we vroeger ‘patiënt’ noemden
- Blog Samenredzaamheid: van fossiele frames naar nieuwe toekomsten (Agora)
- Interview en oratie Design for Public Health (TU Delft)
- Besluitvorming bij kanker – een vragenlijst voor behandelaars
Micha Hamel
Michael Milo
Pieter Hilhorst
- Rapport Samenwerking sociaal en medisch domein - Een verkenning (EMMA, in opdracht van VWS)
