De laatste jaren zie ik een duidelijke trend: steeds meer mensen sterven onder continue diepe sedatie. In 2021 gebeurde dit bij 23% van alle sterfgevallen in Nederland (Van der Heide et al., 2023). Maar dat cijfer zegt niet alles. Want als je kijkt naar het aantal mensen van wie het overlijden verwacht werd – ongeveer 70% van alle sterfgevallen – dan zie je pas de werkelijke omvang: bijna één op de drie mensen in Nederland met een verwacht overlijden sterft onder sedatie. Meestal betreft het diepe sedatie met de intentie om niet meer wakker te worden tot en met het overlijden.
Daar hoor je zelden iemand over. Terwijl de euthanasiepraktijk, goed voor ongeveer 5% van de sterfgevallen, voortdurend onder een vergrootglas ligt. Als dat percentage met een halve punt stijgt, lijkt het land al te klein. Maar de bijna verdrievoudiging van palliatieve sedatie sinds 2005 (van 8% naar 26%) blijft grotendeels onder de radar.
Waarom eigenlijk? Waarom roept een stijging in euthanasie wel vragen op - en terecht - en blijft de stijging in palliatieve sedatie onbesproken?
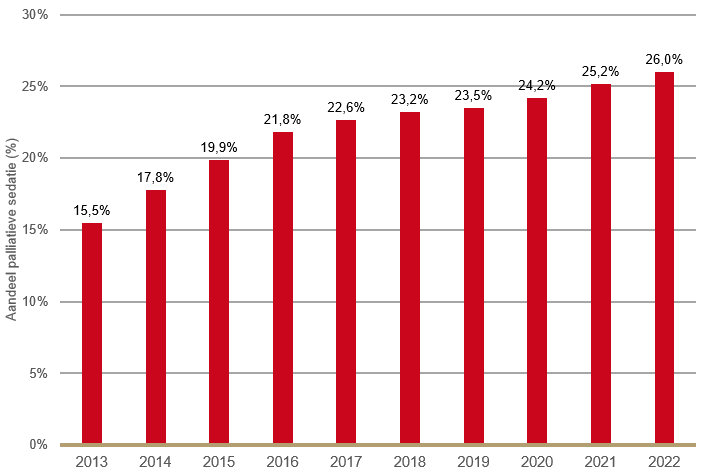 Toename van palliatieve sedatie. (Bron: Stichting Farmaceutische Kengetallen)
Toename van palliatieve sedatie. (Bron: Stichting Farmaceutische Kengetallen)
De vicieuze cirkel
Uit het proefschrift van Madelon Heijltjes (2024) blijkt dat palliatieve sedatie steeds vaker wordt toegepast, ook bij klachten die niet per se lichamelijk of medisch onbehandelbaar zijn. Denk aan angst, onrust of gebrek aan vertrouwen. De grens van wat ‘onbehandelbaar’ wordt genoemd, schuift langzaam op.
Heijltjes laat ook zien dat het gebruik van sedatie afhangt van de ervaring en gewoontes van een arts. Sedatie is dan niet alleen een medische beslissing, maar laat ook zien wat een zorgverlener wel of niet weet. Simpel gezegd: wat je niet kent, pas je ook niet toe. En wie niet goed is opgeleid in palliatieve zorg, niet weet wat er mogelijk is, kiest sneller voor een slaapmiddel.
En dat is zorgelijk. Want hoe vaker we sedatie gebruiken, hoe minder we leren over het behandelen van symptomen en daar weten we al zo weinig van. Minder ervaring betekent minder vertrouwen in het eigen handelen (en mogelijk ook vertrouwen van de patiënt en naasten in het handelen van de arts). En dat leidt weer tot sneller grijpen naar sedatie, immers dat wordt artsen wél geleerd. En de maatschappij ook: u hebt recht op een waardig sterfbed!
Zo ontstaat een vicieuze cirkel:
Wie weinig weet van symptoombestrijding, past sneller palliatieve sedatie toe;
Wie vaak palliatieve sedatie toepast, doet weinig ervaring op met symptoombestrijding;
Daardoor blijft de kennis achter en raakt sedatie steeds meer ingeburgerd als ‘normale’ praktijk.
Die vicieuze cirkel of de remmende kracht van de voorsprong is eerder ook al genoemd bij euthanasie. Critici waarschuwden dat de mogelijkheid tot euthanasie de ontwikkeling van palliatieve zorg afremt. Als SCEN-arts zie ik ook regelmatig dat (de kennis over) palliatieve zorg tekortschiet vóórdat een euthanasieverzoek wordt gedaan. Ook uit onderzoek van Onwuteaka-Philipsen blijkt dat in 60% van de SCEN-consulten de SCEN-artsen situaties aantreffen waarin palliatieve zorg onvoldoende was ingezet. Dat is zorgelijk. Het betekent dat euthanasie wordt overwogen, terwijl er nog mogelijkheden zijn om het lijden te verlichten. Als de patiënt deze mogelijkheden bewust afwijst dan hoeft dat geen probleem te zijn. Maar als die mogelijkheden niet met de patiënt zijn besproken dan wordt er op oneigenlijke gronden tot euthanasie over gegaan. Er zijn SCEN artsen die om die reden gestopt zijn met hun werk.
Feit is dat in vergelijkbare landen wat de gezondheidszorg betreft, maar waar euthanasie verboden is, de palliatieve zorg beter ontwikkeld is.... meer tot zijn recht komt, zowel in de opleidingen alsook op beleidsmatig en bestuurlijk niveau. En zeker in de maatschappij. In Engeland en Nieuw Zeeland zijn palliative and hospice care letterlijk onderdeel van een gemeenschap. Ze staan er midden in. Terwijl in Bloemendaal twee neo-liberale kapitalisten de komst van een hospice tegenhouden met het argument dat "ze geen zombies in hun straat willen".....
Remmende kracht van de voorsprong
Zien we zoiets soortgelijks nu niet bij continue diepe sedatie? Zoals huisarts Maarten Scholten (2023) schreef in Medisch Contact:
“Slapend sterven dreigt het nieuwe normaal te worden.”
Kennis over palliatieve zorg groeit niet vanzelf. Zeker niet zolang het geen verplicht onderdeel is in de curricula van de opleidingen van artsen en verpleegkundigen. En nee: een half uurtje over palliatieve sedatie en euthanasie is dus geen goed onderwijs over palliatieve zorg! Dat is geen oplossing, maar het probleem.
In 2013 bleek uit onderzoek van het Integraal Kankercentrum Nederland (IKNL) dat 30% van de artsen in Nederland onvoldoende scoorde op een kennistest over pijnbestrijding in de palliatieve zorg. Voor zover mij bekend, is een dergelijke kennistoets of een vergelijkbare uitspraak sindsdien niet herhaald. Of zijn de uitkomsten niet gepubliceerd?
Hoe het ook zij, die kennis groeit zeker ook niet als we het lijden steeds maar 'wegmaken' door het bewustzijn volledig af te nemen. In plaats van deze symptomen te leren behandelen zonder dat we mensen hun bewustzijn afpakken en daarmee nog veel meer.... Want wat veel zorgverleners en dus ook hun patiënten niet weten is dat palliatieve zorg náást ziektegerichte zorg behoort te bestaan!
En zo blijven we een systeem in stand houden waarin onbewust (of bewust?) onbekwame zorgverleners, vaak zonder het zelf te weten - laat staan te willen - bijdragen aan het reduceren van palliatieve zorg tot simpelweg sedatie of euthanasie. Een systeem waarin kwaliteit van leven rechtstreeks vertaald wordt als waardig sterven. Meer niet... Geen wonder dat Lieke Marsman de palliatieve zorg zachte kleffe bolletjes boterhamworst vindt. Ik geef haar geen ongelijk.
De samenleving wil controle
De oorzaak ligt wat mij betreft niet alleen bij de arts. Ook de samenleving speelt hierin een rol. Veel mensen willen controle over hun eigen sterven. Ze willen zelf de regie houden. Dat zie je ook terug in de toekomstverkenning van het RIVM over palliatieve zorg in 2050 (RIVM, 2021). Daarin wordt een scenario geschetst waarin mensen hun sterven zo veel mogelijk zelf plannen. En als het dan moeilijk wordt? Dan willen we liefst dat het snel stopt.
Die drang naar controle is begrijpelijk, maar heeft ook een keerzijde. Het geeft het idee dat sterven altijd rustig, pijnloos en netjes móet verlopen. En precies in dat beeld past palliatieve sedatie. Het past in een cultuur waarin lijden niet meer geaccepteerd wordt en waarin veel zorgverleners en patiënten niet weten wat ze anders kunnen doen. Sedatie wordt dan geen laatste redmiddel meer, maar een makkelijke uitweg. Voor de dokter én voor de omgeving.
Op een andere planeet kunnen ze me redden
Maar diezelfde norm zet ook druk op mensen die het juist anders willen. Er is een groep patiënten die bewust en strijdend het leven wil afronden. Die niet kiest voor de sedatie van leven maar voor confrontatie en voor aanwezigheid. Die zich verzet tegen het idee dat lijden altijd weggenomen moet worden. Als de standaard wordt dat lijden en sterven alleen "zacht en stil" mogen zijn, ontnemen we deze mensen hun eigen ruimte en proces. Dan ontstaat professionele en sociale druk om te stoppen met "zinloze" behandelingen en "netjes weg te glijden", zelfs als dat niet hun eigen wens is. Dan moet je jezelf verdedigen waarom je je arm eraf wil laten halen.
Maar beste Lieke en alle anderen die willen blijven leven: adequate symptoombestrijding, hopen op een wonder én daarom doorgaan tot en met het einde kan ook allebei tegelijk. Het is niet het één of het ander. Het kan ook samen!
Dat jullie en zoveel anderen het idee hebben gekregen dat palliatieve zorg haaks staat op het blijven bestrijden van de ziekte is aan ons. Excuses daarvoor.
In 2013 vroeg ik aan een trauma chirurg om een arm bij één van mijn patiënten te amputeren. Er zat een uitzaaiing in van nierkanker. Hij kon niets meer met die arm en de pijn was niet te harden. Andere opties waren overwogen, maar niet mogelijk. De chirurg dacht dat ik gek was geworden, maar deed het wel.







